2025年11月14日
西村 朋之 先生 海外留学体験記 St. Michael’s Hospital, University of Toronto (カナダ トロント大学)
はじめに
このたび、カナダ・トロント大学 St. Michael’s Hospital(University of Toronto)消化器内科・治療内視鏡部門にて、1年4か月のクリニカルフェローとしての臨床留学を終え、2025年11月より広島大学病院消化器内科で勤務を再開いたしました。現地ではカナダ オンタリオ州の一時医師免許を取得し、早期消化管癌、食道良性疾患、胆膵疾患に対する内視鏡診療を中心に、臨床業務に従事いたしました。北米の臨床現場で診療を行うという大変貴重な機会をいただき、心より感謝申し上げます。
現地での具体的な業務内容、そして留学を通じて得た学びについてご紹介し、今後海外留学を検討される先生方へのささやかな情報提供になればと考えております。
留学先について
トロントは北米で第4位の都市であり、ニューヨーク、ロサンゼルス、シカゴに次ぐ大きさで、カナダ国内では最大の都市です。 また多民族・多文化社会としても知られています。私の留学先であるSt. Michael’s Hospital はトロント中心部に位置する急性期病院で、救急医療から高度専門治療まで幅広い診療を担っています。その中で、消化器内科・治療内視鏡部門は、早期食道・胃・大腸癌に対する内視鏡治療、胆膵疾患に対する ERCP・EUS などを専門とするハイボリュームセンターです。内視鏡ユニットには、治療内視鏡を専門とするスタッフに加え、カナダ国内だけでなく世界各国からのフェローが集まっており、大変活気のある環境でした。私は治療内視鏡のフェローとして、指導医のもとで手技を担当する以外に、病棟業務や休日夜間のオンコールを行ったり、日々緊張感のある中で研鑽を積むことができました。
五大湖のひとつオンタリオ湖に面し、対岸にはアメリカ合衆国が位置しています

勤務先のSt. Michael’s Hospital

市内中心部のダンダススクエア (勤務先から徒歩5分)

消化器病棟からの景色

市街中心部でも野生のリスは多く見かけます

カナダの国技であるアイスホッケーの試合

トロントはカナダ唯一のメジャーリーグチームであるブルージェイズの本拠地
現地での業務内容と一日の流れ
私が所属した治療内視鏡部門では、早朝の病棟回診から一日が始まります。朝 7 時前後に担当症例の状態を確認し、指導医に対面もしくはメールで報告した後、内視鏡室で当日の治療の準備と患者さんへのインフォームド・コンセントを行います。
7 時 45 分には最初の内視鏡検査・治療が開始され、その後はスケジュールに沿って ESD、EMR、ERCP、EUS、POEM、ダブルバルーンなどが次々と組まれています。カナダでは「予定された時間内に検査や手技を終える」ことが強く求められるため、昼食の時間を確保することは難しく、16~17 時頃まで休憩ほぼなしで集中して業務を行う日々でした。その他、カプセル内視鏡の件数も多く、通常業務終了後にカプセル内視鏡の読影を行う日もありました。
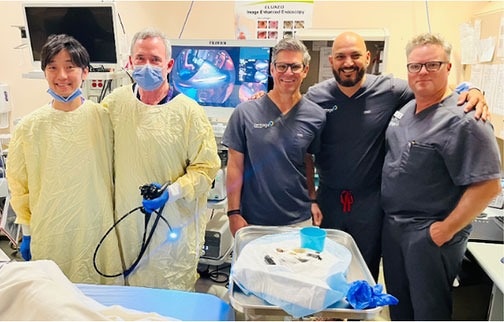
富士フィルム細径処置スコープ「EG-840TP」のカナダ初使用時の症例(一番左が筆者)
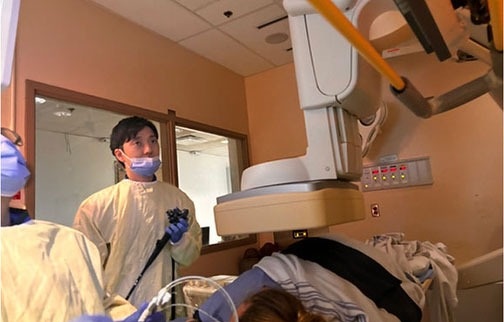
日々の内視鏡診察の様子(カナダでは透視も内視鏡医が操作します)
一方で、勤務時間を大幅に超えて残業する文化はあまりなく、前の手技が大きく延びた場合は、次の症例がキャンセルとなることもあります。患者さんにとっては長くお待ちいただくことになり心苦しい一面もありますが、医療者の健康やワークライフバランスを重視する姿勢が徹底している点は、日本との大きな違いを感じたところです。
またアメリカ・カナダでは、ほとんどの病院で EPICという電子カルテシステムが導入されており、自宅からカルテ参照や処方・指示出しが可能です。日中は手技に専念し、必要に応じて帰宅後に事務作業を行うといった柔軟な働き方も可能でした。電子カルテはスマートフォンのアプリからもアクセスでき、外出中でもカルテ上のメッセンジャーで患者さんをタグづけして、病棟看護師や指導医と相談しながら治療方針を決めることができます。
さらに日本と大きく違うところは消化器病棟にホスピタリストという病棟患者のみを診る消化器内科医がいることです。日中は彼らが入院患者さんのケアをしてくれるため、内視鏡医は手技に専念することができます。
カナダの医療事情
カナダは公的医療保険制度(日本でいう皆保険)が整備されており、かかりつけ医を中心としたプライマリケアから、大学病院での高度医療までが段階的に構築されています。専門的な治療内視鏡が必要な症例は、地域の病院や診療所から大学病院に紹介され、限られた専門医療リソースのなかで優先度をつけながら診療が行われています。そのため、病状や治療内容によっては、検査や手術までに時間を要するケースも少なくありません。
印象的だったのは、多国籍・多文化の中で成り立つチーム医療です。患者さんも医療者も、多様なバックグラウンドを持つ人々が共に働いており、「英語が母語ではない医師」や「外国出身の医師」もごく当たり前に受け入れられています。私自身も、日本人であるからといって特別扱いされることはなく、他のフェローと同じ基準で症例を任され、評価されました。
カナダでは、州ごとに医師免許が発行されますが、自国で医師免許と専門医資格を取得した上で、現地のフェローシッププログラムの要件(英語試験など)を満たせば、米国のような国家試験を受けなくとも、一定の条件下で臨床に従事できる枠組みが整っています。
カナダでの内視鏡事情について
近年、北米でもESDの技術進歩はめざましく、少なくとも私の施設では日本とほぼ同様の手技レベルを確立していました。また若手内視鏡医の中でESDを学びたい人は増加しており、今後さらに普及していくことが予想されます。また食道アカラシアやZenker憩室など日本では少ない症例も多く経験することができ、POEMやZ-POEMの需要の高さも実感しました。
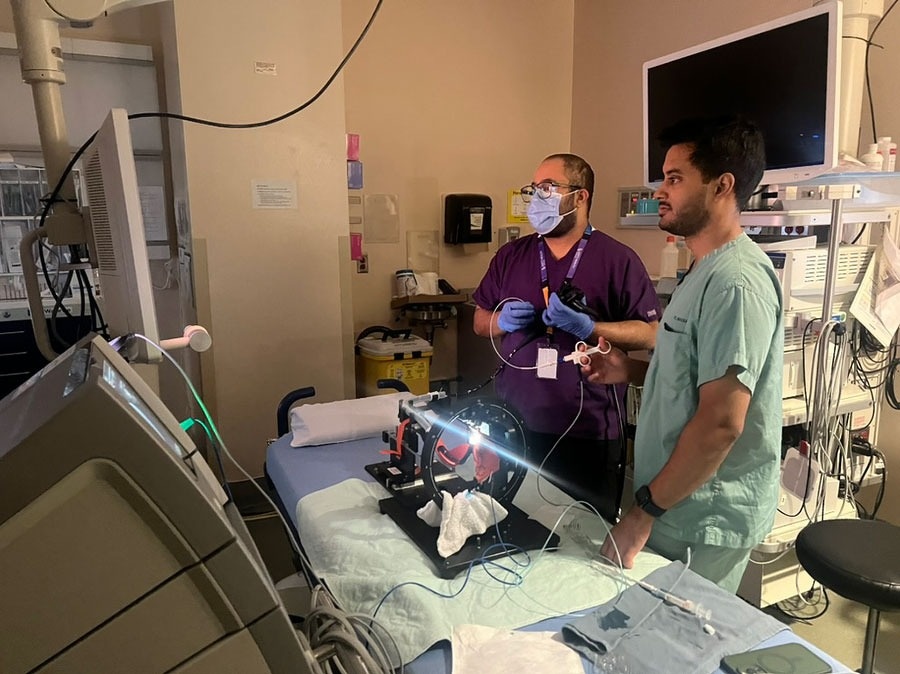
ESDトレーニングモデルを使用し診療後に練習する若手内視鏡医

治療内視鏡フェローの同僚と。右から2番目が筆者。

内視鏡室のスタッフとチャリティーマラソン大会に出場
内視鏡縫合デバイスとしてOverStitch および Incisionless Operating Platform が使用可能であり、私も使用する機会に恵まれました。ESD後潰瘍や消化管穿孔の閉鎖、内視鏡的全層切除術、難治性慢性消化管瘻孔の閉鎖、ステントの留置固定、そして内視鏡的肥満治療など非常に多岐にわたり活用されており、従来外科手術の適応であった症例に対して内視鏡でマネジメント可能な症例が増えていることに驚かされました。
また日本では珍しいバレット食道病変を多く経験することができました。北米では、まずdysplasia や表在癌に対してESDあるいはEMRにより局所切除を行い、その後にRFAカテーテルを用いて残存するバレット粘膜全体を焼灼し、扁平上皮への置換(腸上皮化生の消失)を目指すのが一般的です。なお、スコープ鉗子口から挿入可能なタイプのRFAデバイス(through-the-scope type)は、GAVE に対する治療にも応用可能です。現時点では、日本ではRFAデバイスが使用できませんが、今後日本でもバレット食道が増加すれば、使用可能となる日が来るかもしれません。
胆膵領域では多くのEUS、ERCPを経験することができました。また日本では一般的ではない胃空腸バイパスステント (G-J stent)や超音波内視鏡下胆嚢ドレナージなどのinterventional EUSが普及しており、非常に貴重な経験となりました。
留学を考えている人へ
医師の留学というと一般的には研究留学を思い浮かべる人が多いと思います。ただ私のように北米で臨床医として働いてみたいと考える先生もおられると思います。カナダへの臨床留学は、米国に比べると情報が少なく、具体的なイメージを持ちにくいかもしれません。しかし、日本で医師免許と専門医資格を取得し、英語力とある程度の臨床経験を備えていれば、決して「手の届かない選択肢」ではありません。「臨床医として英語圏で働きたい」という強い気持ちがあれば、年齢にかかわらず挑戦する価値があると、実体験を通じて感じています。特に内視鏡は日本がリードしてきた分野であり、日本人にとって留学のチャンスが多い診療科だと思います。
今後は、カナダで学んだことを若手医師や学生の皆さんに還元し、海外での臨床経験に興味を持つ方々の相談にも積極的に応じていければと考えています。研修医の先生や学生さんで、医師として海外で働いてみたいと考える先生はぜひ気軽に声をかけていただければ幸いです。
最後に、このような貴重な経験を得るにあたり、日頃よりご指導くださっている岡志郎教授をはじめ、諸先生方に、この場をお借りして心より御礼申し上げます。



